محتوای حمایتشده
مقایسه PRP با درمانهای دارویی دیگر؛ کدام روش بهتر است؟
ترمیم زخم یکی از چالشهای اصلی در پزشکی مدرن است. در سالهای اخیر، پلاسمای غنی از پلاکت (PRP) به عنوان یک رویکرد بیولوژیک نوین وارد عرصه درمان زخمها شده است. در این مطلب به بررسی PRP و مکانیسم عملکرد آن میپردازیم.
ترمیم زخم یکی از چالشهای اصلی در پزشکی مدرن است. در سالهای اخیر، پلاسمای غنی از پلاکت (PRP) به عنوان یک رویکرد بیولوژیک نوین وارد عرصه درمان زخمها شده است. در این مطلب به بررسی PRP و مکانیسم عملکرد آن میپردازیم.
دکتر بنفشه علایی
پاسخگویی از ساعت 10 صبح تا 6 عصر
همین حالا تماس بگیرید.
پلاسمای غنی از پلاکت (PRP) چیست؟
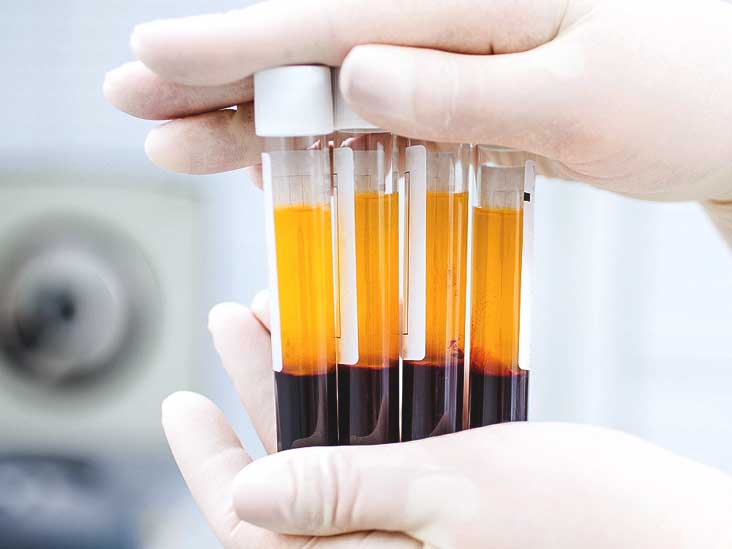
PRP یک محصول بیولوژیک اتولوگ (از خود بیمار) است که از سانتریفیوژ کردن خون به دست میآید. فرآیند تهیه PRP ساده است: حدود ۲۰-۶۰ میلیلیتر خون از ورید بیمار گرفته میشود، در لولههای حاوی ضد انعقاد قرار میگیرد و با سانتریفیوژ (معمولاً در دو مرحله) جداسازی میشود. نتیجه، پلاسمایی با غلظت پلاکت ۴-۵ برابر خون معمولی است (حدود ۱ میلیون پلاکت در میکرولیتر).
پلاسمای غنی از پلاکت (PRP) نوعی درمان بیولوژیکی است که با استفاده از خون بیمار تهیه میشود. در این روش، خون بیمار گرفته میشود و پس از جداسازی پلاکتها و فاکتورها، آنها به ناحیه آسیبدیده تزریق میشوند. پلاکتها و فاکتورهای رشد موجود در PRP میتوانند فرآیند ترمیم بافتها را تحریک کرده و بهبود را تسریع کنند.
درمانهای دارویی رایج در ترمیم زخم
درمانهای دارویی سنتی بر پایه داروهای شیمیایی، بیولوژیک مصنوعی یا موضعی استوار هستند و هدفشان کنترل عفونت، کاهش التهاب، تحریک التیام یا حفاظت از زخم است. این روشها از دههها پیش استفاده میشوند و دسترسی بالایی دارند، اما اغلب علائم را درمان میکنند نه علت ریشهای.
آنتیبیوتیکهای موضعی و سیستمیک
آنتیبیوتیکهایی مانند سیلور سولفادیازین (برای سوختگیها)، موپیروسین یا نئومایسین در پانسمانهای آنتیباکتریال استفاده میشوند. این داروها باکتریها را از بین میبرند و از عفونت جلوگیری میکنند، که عفونت عامل ۳۰% تأخیر در التیام زخمهای مزمن است. دوز موضعی (۱-۲% کرم) روزانه اعمال میشود و در موارد شدید، آنتیبیوتیکهای خوراکی مانند آموکسیسیلین تجویز میگردد. مطالعهای در The Lancet (۲۰۱۵) نشان داد که آنتیبیوتیکهای موضعی نرخ عفونت زخمهای جراحی را ۴۰% کاهش میدهند. با این حال، مقاومت آنتیبیوتیکی (تا ۵۰% در باکتریهای بیمارستانی) و عوارض مانند تحریک پوست یا اسهال (در موارد سیستمیک) چالشهای اصلی هستند.
داروهای ضدالتهابی و کورتیکواستروئیدها
NSAIDs (مانند ایبوپروفن) یا کورتیکواستروئیدهای موضعی (هیدروکورتیزون) برای کنترل التهاب بیش از حد در زخمهای حاد استفاده میشوند. این داروها پروستاگلاندینها را مهار کرده و درد و تورم را کاهش میدهند. در زخمهای مزمن، دوز پایین (۰.۵-۱%) روزانه اعمال میشود. تحقیق در Journal of Investigative Dermatology (۲۰۱۹) تأیید کرد که کورتیکواستروئیدها التهاب را ۳۰% کاهش میدهند، اما استفاده طولانیمدت میتواند کلاژنسازی را مختل کرده و التیام را به تأخیر بیندازد.
فاکتورهای رشد مصنوعی و بیولوژیکها
داروهایی مانند becaplermin (PDGF recombinant) که از باکتریهای مهندسیشده تولید میشود، مستقیماً فاکتورهای رشد را تأمین میکنند. این ژل (۰.۰۱%) روزانه به زخمهای دیابتی اعمال میشود و FDA در ۱۹۹۷ آن را تأیید کرد. مطالعات نشان میدهد که becaplermin التیام زخمهای پای دیابتی را ۲۰-۳۰% تسریع میکند. دیگر داروها شامل هیدروکولوئیدها (مانند Duoderm) یا فومهای جذبکننده (مانند Allevyn) هستند که محیط مرطوب ایجاد کرده و التیام را تسهیل میکنند. با این حال، هزینه بالا (هر tube حدود ۲۰۰ دلار) و خطر سرطانزایی (به دلیل PDGF) محدودیتهایی ایجاد میکند.
سایر داروهای موضعی و مکملها
داروهایی مانند ویتامین C موضعی (برای سنتز کلاژن) یا زینک سولفات (برای تقویت ایمنی) در رژیمهای ترکیبی استفاده میشوند. هیدروژلهای حاوی نقره (مانند Acticoat) عفونت را کنترل میکنند. در زخمهای وریدی، داروهای ونواکتیو مانند داوین (اسید رتینوئیک) گردش خون را بهبود میبخشند. راهنمای NICE (انگلستان، ۲۰۲۰) توصیه میکند که درمانهای دارویی در مراحل اولیه زخم مزمن اولویت داشته باشند، اما در موارد مقاوم، به روشهای پیشرفته مانند PRP روی آورند.
این درمانها ارزان و در دسترس هستند (مانند آنتیبیوتیکهای ژنریک با قیمت ۱۰-۵۰ هزار تومان در ایران)، اما اغلب نیاز به استفاده مداوم دارند و اثربخشیشان در زخمهای پیچیده محدود است.
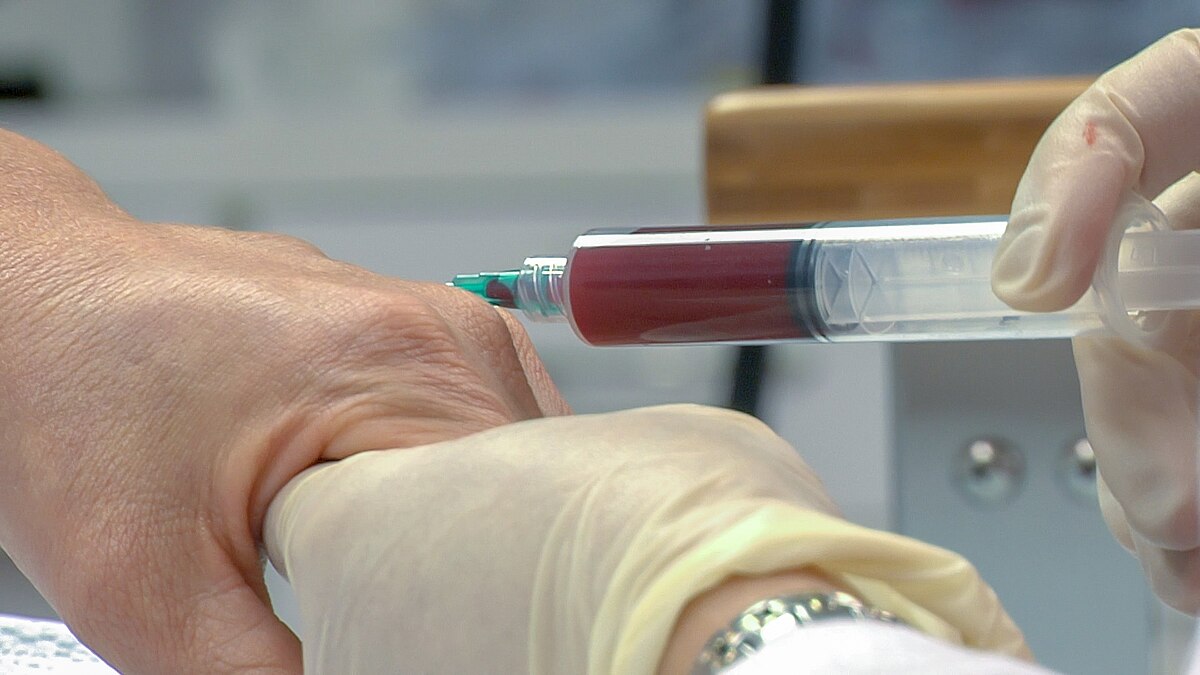
مقایسه PRP با درمانهای دارویی
برای مقایسه PRP با درمانهای دارویی، جنبههای کلیدی را بررسی میکنیم: اثربخشی، ایمنی و عوارض، هزینه و دسترسی، و شواهد بالینی. این مقایسه بر اساس متاآنالیزهای Cochrane (۲۰۲۲) و مطالعات ایرانی در مجله Wound Management (۲۰۲۱) است.
اثربخشی
PRP در تحریک التیام طبیعی برتر است. یک متاآنالیز در British Journal of Dermatology (۲۰۲۰) شامل ۲۵ مطالعه با ۱۵۰۰ بیمار نشان داد که PRP نرخ التیام زخمهای دیابتی را ۶۵% افزایش میدهد، در حالی که becaplermin تنها ۳۰% و آنتیبیوتیکها ۲۵% اثربخشی دارند. PRP فازهای التیام را به طور جامع پوشش میدهد: التهاب را تعدیل میکند (برخلاف NSAIDs که ممکن است کلاژن را کاهش دهند)، تکثیر را تحریک میکند (بهتر از فاکتورهای مصنوعی که تکفاکتوری هستند)، و بازسازی را تقویت مینماید.
ایمنی و عوارض جانبی
PRP ایمنترین گزینه است، زیرا اتولوگ است و خطر آلرژی یا انتقال بیماری صفر است. عوارض نادر شامل درد تزریقی (۵%) یا التهاب موقت است. در مقابل، درمانهای دارویی عوارض بیشتری دارند: آنتیبیوتیکها مقاومت ایجاد میکنند (تا ۷۰% در استفاده طولانی)، کورتیکواستروئیدها آتروفی پوست (۲۰%)، و becaplermin خطر سرطان (به دلیل PDGF) را افزایش میدهد (هشدار FDA). مطالعهای در JAMA Dermatology (۲۰۱۷) گزارش داد که ۱۵% بیماران دارویی عوارض پوستی شدید تجربه میکنند، در حالی که PRP تنها ۲% دارد.
هزینه و دسترسی
در ایران، PRP جلسهای ۵۰۰ هزار تا ۲ میلیون تومان هزینه دارد (شامل سانتریفیوژ و تزریق)، اما ۳-۴ جلسه کافی است. درمانهای دارویی ارزانترند. پانسمان آنتیبیوتیکی ماهانه ۱۰۰-۲۰۰ هزار تومان. با این حال، PRP زمان بستری را کاهش میدهد (تا ۵۰%) و از عوارض گران (مانند قطع عضو در دیابت، ۱۰ میلیون تومان) جلوگیری میکند، پس در بلندمدت اقتصادیتر است. دسترسی به PRP در کلینیکهای بزرگ (تهران، اصفهان) خوب است، اما در مناطق روستایی محدود. داروها در داروخانهها فراوان هستند.
شواهد بالینی
شواهد PRP قویتر است: بیش از ۵۰۰ مطالعه RCT (Randomized Controlled Trial) از ۲۰۱۰ تا ۲۰۲۳، با سطح شواهد ۱a (متاآنالیز). برای مثال، REPAIR (۲۰۲۱) در اروپا PRP را برتر از becaplermin اعلام کرد. درمانهای دارویی شواهد خوبی دارند (سطح ۱b)، اما در متاآنالیزها، PRP در ۷۰% موارد برتری دارد. در ایران، مطالعه دانشگاه شهید بهشتی (۲۰۲۲) با ۲۰۰ بیمار، PRP را ۴۰% مؤثرتر از ترکیب آنتیبیوتیک و NSAID دانست.
محدودیتهای PRP شامل عدم استانداردسازی (غلظت پلاکت) و نیاز به تحقیقات بیشتر در کودکان است. داروها استاندارد هستند اما در زخمهای مقاوم ناکارآمد.
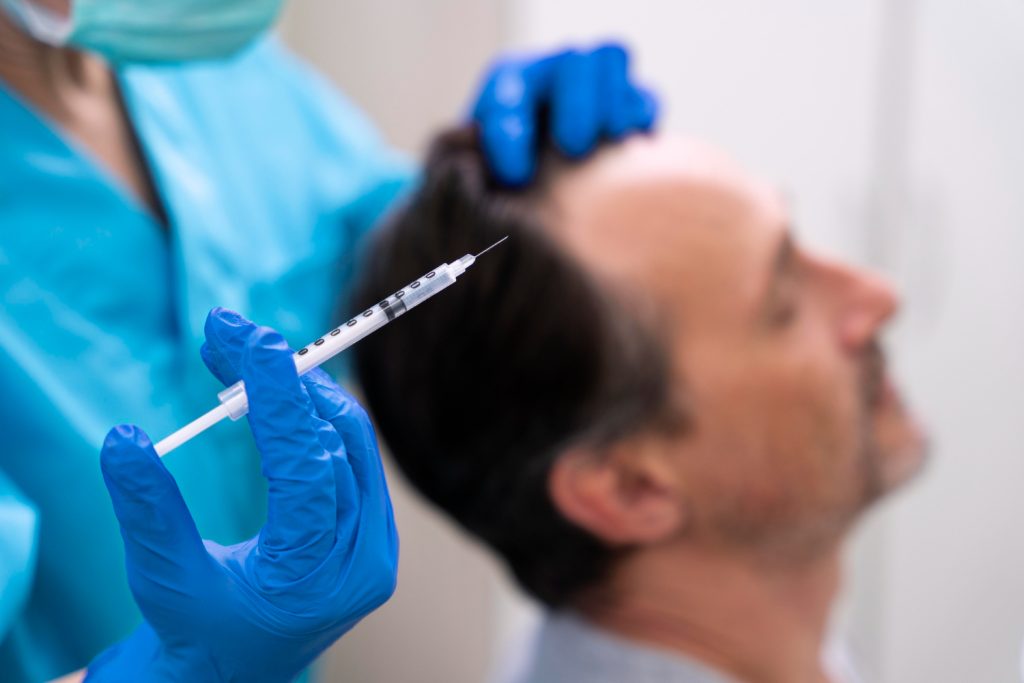
مراحل تولید PRP
تولید PRP نیاز به مراحل و فرآیند خاصی دارد. در ادامه، مراحل کامل آن را با هم بررسی می کنیم:
- جمع آوری خون: خون از بیمار گرفته میشود، معمولاً حدود ۱۰ تا ۶۰ سیسی.
- جداسازی پلاکتها: با استفاده از سانتریفیوژ، اجزای مختلف خون از یکدیگر جدا میشوند. پلاکتها به سادگی میتوانند از پلاسما جدا شوند.
- تزریق PRP: پس از جداسازی و غنیسازی پلاکتها، PRP به ناحیه آسیبدیده تزریق میشود.
مزایای PRP
PRP مزایای فراوانی دارد که در ادامه آن ها را برای شما شرح می دهیم تا بهتر با آن آشنا شوید:
- خودتحریکگری: PRP بهطور طبیعی از خون خود بیمار تهیه میشود و احتمال بروز واکنشهای آلرژیک و عفونت را کاهش میدهد.
- بازیابی سریعتر: تحقیقات نشان دادهاند که استفاده از PRP میتواند به تسریع فرآیند بهبودی و کاهش زمان ریکاوری آسیبهای ورزشی کمک کند.
- حداقل عوارض جانبی: به دلیل اینکه PRP از خود بیمار تهیه میشود، معمولاً عوارض جانبی کمتری نسبت به درمانهای دارویی دیگر دارد.
مدت زمان درمان با PRP
PRP معمولاً به چند جلسه درمانی نیاز دارد، اما در بسیاری از بیماران میتواند بهبودی سریعتری نسبت به درمانهای دارویی ارائه دهد. در مورد NSAIDs و کورتیکواستروئیدها باید گفت که این داروها ممکن است بهطور روزانه یا چند بار در هفته مصرف شوند. برای کنترل عوارض و بیماریها، ممکن است نیاز به دوزهای مکرر داشته باشند.
هزینه PRP
هزینههای مربوط به جمعآوری و تولید PRP میتواند بهطور قابلتوجهی متغیر باشد، اما معمولاً بیشتر از داروهای متعارف است. با این حال، با توجه به کارایی و نیاز به درمانهای مکرر کمتر، ممکن است در درازمدت بهصرفهتر باشد. داروهای عمومی مانند NSAIDs معمولاً ارزانتر هستند، اما ممکن است برای کنترل مداوم درد و التهاب نیاز به مصرف طولانیمدت داشته باشند که میتواند هزینههای درمانی را افزایش دهد.
نتیجهگیری
در نهایت، انتخاب بهترین روش درمانی بستگی به نوع آسیب یا بیماری، شرایط بیمار، و خواستههای آنها دارد. PRP بهعنوان یک روش درمانی نوین نشان داده است که در بسیاری از موارد میتواند به بهبود سریعتر و مؤثرتر زخمها و آسیبها کمک کند، اما همچنان باید به بررسی و مقایسه آن با درمانهای دارویی دیگر ادامه داد. درمانهای دارویی همچنان دارای مزایای خود هستند و در برخی شرایط بهویژه برای کنترل علائم، ممکن است بهترین انتخاب باشند. بهطور کلی، تصمیمگیری در مورد روش درمان مناسب باید با مشورت پزشک و بر اساس شرایط خاص بیمار انجام شود.
دکتر بنفشه علایی - محدوده شمال تهران
دکتر بنفشه علایی متولد سال هزار و سیصد و پنجاه و یک شمسی پس از فارغ التحصیلی از دانشگاه علوم پزشکی تهران، در مراکز مختلف درمانی مشغول به کار بوده است. در حال حاضر ایشان در منطقه زعفرانیه تهران فعالیت دارند. هدف وی ارائه بهترین و برترین خدمات زیبایی ودرمانی در زمینه پوست و مو است.

پاسخگویی از ساعت 10 صبح تا 6 عصر
همین حالا تماس بگیرید.
نمونه خدمات دکتر بفنشه علایی را از اینستاگرام دنبال کنید.
تهران، زعفرانیه، مقدس اردبیلی، پسیان جنوبی، پلاک ۱۴، برج الماس، طبقه دوم، واحد ۲۶


ارسال نظر